Doenças e Tratamentos
Você esta lendo: Cirurgia da Obesidade
Você esta lendo: Cirurgia da Obesidade
Muito além da discussão sobre padrões estéticos, a obesidade hoje se tornou um grave problema de saúde pública e segundo dados divulgados recentemente pelo Ministério de Saúde, a obesidade no Brasil já atinge 18,9% da população. Em 2006, a média era de 11,8%, um aumento expressivo da ordem de 60% em pouco mais de uma década. O excesso de peso entre os brasileiros cresceu 26,3% no mesmo período, subindo de 42,6% para 53,8%. Já fazemos 100000 cirurgias bariátricas por ano no Brasil e olhando para estes números dá para entender porque há tanto interesse neste tema.
Mas para responder a pergunta, antes de mais nada é necessário que você saiba qual é o seu índice de massa corporal, o que é calculado da seguinte forma:

Há indicação para a cirurgia se o IMC tem valor acima de 40 ou valor entre 35 e 40 quando o paciente tem as doenças associadas à obesidade, o que comumente chamamos de comorbidades e que classicamente são o diabetes tipo 2, apneia do sono, hipertensão arterial, dislipidemia, doença coronariana e as osteo-artrites. O Conselho Federal de Medicina numa resolução em 2015 determinou a inclusão de outras doenças nesta lista: doenças cardiovasculares (infarto do miocárdio, angina, insuficiência cardíaca congestiva, acidente vascular cerebral, hipertensão e fibrilação atrial, cardiomiopatia dilatada, cor pulmonale e síndrome de hipoventilação), asma grave não controlada, osteoartroses, hérnias discais, refluxo gastroesofágico com indicação cirúrgica, colecistopatia calculosa, pancreatites agudas de repetição, esteatose hepática, incontinência urinária de esforço na mulher, infertilidade masculina e feminina, disfunção erétil, síndrome dos ovários policísticos, veias varicosas e doença hemorroidária, hipertensão intracraniana idiopática, estigmatização social e depressão.
Você deve ter idade entre 16 e 65 anos. Nos menores de 16 anos há apenas cirurgias em caráter experimental e nos pacientes acima de 65 anos precisa haver um consenso entre os médicos que acompanham o paciente como o endocrinologista, o cardiologista e o cirurgião do aparelho digestivo, mas são casos excepcionais.
As contra-indicações para a cirurgia são as causas endócrinas de obesidade tratáveis, dependência de álcool ou drogas ilícitas, as doenças psiquiátricas graves e sem controle, risco anestésico e cirúrgico muito altos e pacientes com dificuldade de compreender os riscos, os benefícios, os resultados esperados e as mudanças no estilo de vida requeridas com a cirurgia.
As cirurgias podem ser classificadas como cirurgias restritivas, que diminuem a quantidade de alimentos que o estômago é capaz de comportar, cirurgias disabsortivas, que reduzem a capacidade de absorção do intestino e as técnicas mistas onde há uma certo grau de restrição e também há um desvio do intestino causando má absorção de alimentos. Existem várias técnicas cirúrgicas, mas atualmente no Brasil há apenas quatro técnicas autorizadas:
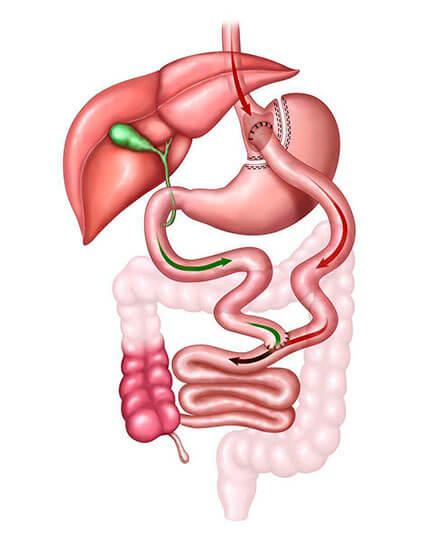
É a técnica mais praticada no Brasil. Fazemos o grampeamento de parte do estômago, reduzindo drasticamente a sua capacidade e um desvio do intestino inicial, o que promove aumento de hormônios que dão saciedade, diminuindo a fome. Isso é o que leva ao emagrecimento, além de controlar o diabetes e outras doenças, como a hipertensão arterial.
Se quiser saber mais sobre o bypass, clique aqui.
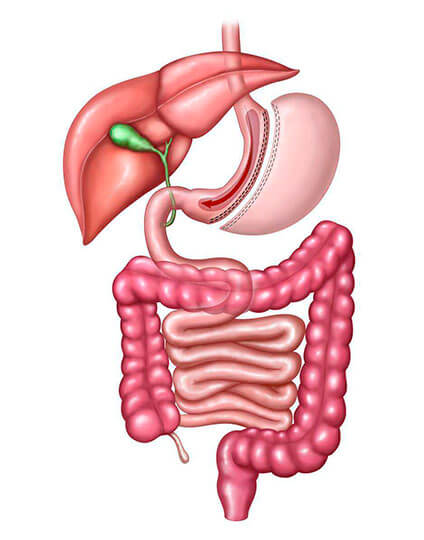
Também conhecida também como “sleeve”, é uma técnica que consiste na retirada de 70% a 80% do estômago, tornando-o um tubo. Além do efeito restritivo pela redução do tamanho do estômago, retira-se justamente a parte do órgão onde é produzido o hormônio grelina, responsável pela sensação de fome quando ele se esvazia. Isso reduz a fome e tem a vantagem de preservar o trânsito dos alimentos pelo duodeno (onde há absorção de ferro, cálcio, zinco e vitaminas do complexo B).
É irreversível e tem a desvantagem de ser uma técnica recente, sem avaliação de eficácia a longo prazo.
Se quiser saber mais detalhes sobre o sleeve, clique aqui.
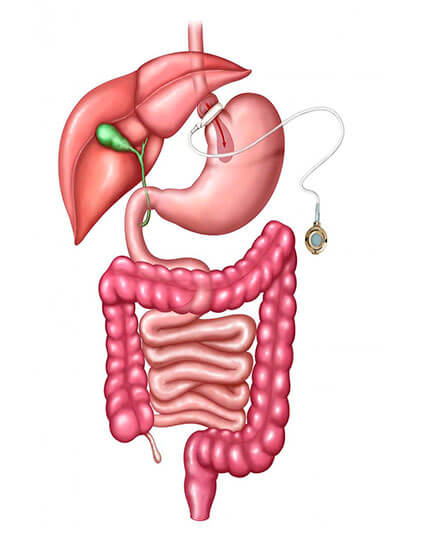
Um anel inflável de silicone é colocado no estômago próximo à saída do esôfago, criando-se uma pequena câmara onde o alimento fica coletado. O paciente é forçado a alimentar-se lentamente e a ingerir pequenos volumes de cada vez. Um dispositivo é colocado próximo à pele, através do qual é possível insuflar e desinsuflar a banda. É um procedimento reversível e não impede outras cirurgias bariátricas em caso de insucesso (apesar de aumentar o risco destas).
Tem a desvantagem de promover perda de peso pequena (em torno de 20%), a depender da cooperação do paciente (somente três refeições diárias, não ingerir alimentos líquidos ou pastosos muito calóricos, exercícios físicos diários). Não é uma boa escolha para pacientes que apresentem dificuldades para seguir dietas ou para grandes obesos. É contra-indicada para pacientes com hérnia de hiato volumosa, refluxo gastroesofágico importante. Suas complicações a longo prazo são migração intragástrica da banda, perfuração da parede do estômago, deslizamento da banda e complicações com o reservatório.
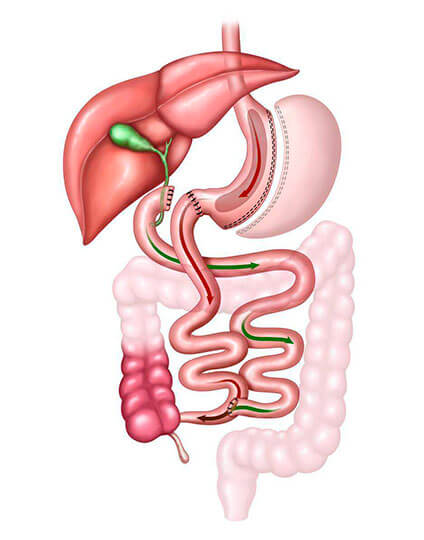
É a associação entre gastrectomia vertical e desvio intestinal. Nessa cirurgia 80% do estômago são retirados, porém a anatomia básica do órgão e sua fisiologia de esvaziamento são mantidas. O desvio intestinal reduz a absorção dos nutrientes, levando ao emagrecimento. Criada em 1978, a técnica corresponde a 5% dos procedimentos e leva à perda de 40% a 50% do peso inicial.
O balão intragástrico não é considerado como uma técnica cirúrgica e seu uso, assim como as técnicas da banda gástrica ajustável e o duodenal switch tem sido cada vez menos usados.
Na prática clínica atual, em quase 100% dos meus casos optamos apenas pelo bypass ou pela gastroplastia vertical (sleeve).
O risco de morrer durante uma gastroplastia hoje em dia é o mesmo de cirurgias comuns como uma cirurgia de vesícula ou uma cesariana, por exemplo e é por volta de 0,3%.
Uma das complicações mais temidas nas gastroplastias é a embolia pulmonar. Ela acontece quando há a formação de um coágulo nas veias das pernas que migra para os pulmões, impedindo a respiração adequada do paciente. É uma condição rara por causa dos cuidados que são tomados hoje em dia, como o uso de meias elásticas e anticoagulantes no intra e no pós-operatório e os massageadores que usamos nas pernas do paciente durante a cirurgia. O tempo cirúrgico diminuiu muito nos últimos anos com os procedimentos laparoscópicos e com a maior capacitação da equipe cirúrgica, o que também favoreceu para a diminuição da incidência da embolia pulmonar. Porém, quando a embolia pulmonar acontece, geralmente trata-se de situação preocupante, que em alguns casos pode até ser fatal.
A fístula da anastomose gastrojejunal é outra temida complicação das gastroplastias e pode ocorrer nas primeiras três semanas de pós-operatório. Trata-se de vazamento nas linhas de grampeamento do estômago ou nas anastomoses, que são as junções entre o coto do estômago e o intestino grampeado. O tratamento pode ser feito apenas com internação, jejum e antibióticos, mas pode ser necessário novo tratamento cirúrgico (geralmente uma laparoscopia) para correção da fístula, limpeza da cavidade e drenagem da mesma. O tratamento endoscópico com ou sem colocação de próteses também pode ser considerado. O mais importante é o diagnóstico precoce e a pronta internação para que as medidas adequadas sejam tomadas.
Existem muitas outras complicações como pneumonia, atelectasia (que acontece quando uma parte do pulmão não se expande adequadamente), sangramentos intestinais ou intracavitários, obstrução intestinal por aderências, hematomas e infecções de feridas operatórias, hérnias incisionais (raro nas laparoscopias, mas muito comum nas cirurgias convencionais), hérnia interna (complicação tardia onde ocorre a migração de parte do intestino delgado por um orifício que se forma quando o paciente emagrece muito após a cirurgia de derivação ou bypass, podendo causar apenas obstrução intestinal, mas em casos mais graves isquemia e necrose intestinal), estenose da anastomose (que pode ocorrer mais comumente nas primeiras 4 a 6 semanas de pós-operatório e que habitualmente é facilmente resolvida com tratamento endoscópico sem internação), pedras na vesícula (muito comuns) e complicações metabólicas como desnutrição, anemia, deficiência de vitaminas e queda de cabelo. Fezes de odor fétido e diarreia também são possíveis dependendo do técnica cirúrgica escolhida.
O mais importante é a conscientização do paciente de que a cirurgia é apenas uma parte do processo pelo qual ele vai passar para perder peso. É apenas o ponta-pé inicial de longa jornada que mudará a sua vida para sempre. Seu médico solicitará vários exames como endoscopia, ultrassonografia, raio X do tórax, eletrocardiograma, exames de sangue e exame de urina.
Se você tiver a pesquisa para H. pylori positiva (que é aquela bactéria que comumente é encontrada no estômago), será necessário realizar a erradicação da mesma com medicamentos antes da cirurgia. Exames específicos podem ser considerados de acordo com cada caso, como por exemplo, as provas de função pulmonar, ecocardiograma, cintilografia, teste ergométrico e etc…
É fundamental que o paciente seja avaliado por um endocrinologista, que vai descartar as patologias endocrinológicas que eventualmente estejam levando o paciente à obesidade, a avaliação psicológica, onde o psicólogo vai orientá-lo sobre as mudanças que podem ocorrer no seu humor, alterações de ansiedade, depressão e possíveis quadros compulsivos depois da cirurgia, a avaliação nutricional, onde a nutricionista vai orientá-lo sobre a dieta pré e pós-operatória e a avaliação cardiológica, que determinará o risco cirúrgico do procedimento.
É sempre interessante perder algum peso antes da cirurgia e nunca opte por comer muito ou comer alimentos muito calóricos antes da cirurgia, com a famosa desculpa que não poderá fazê-lo mais depois de operar.
No período pré-operatório também é muito importante conhecer bem o seu (sua) endocrinologista e a sua (seu) nutricionista, porque eles serão seu braço direito no pós-operatório.
Dependendo do tipo de cirurgia que seu médico opte para o seu caso, sim. Sabidamente as cirurgias chamadas de disabsortivas e as mistas, como a derivação em Y de Roux (bypass) por exemplo, causam deficiências de alguns tipos de vitaminas e obrigam o paciente a fazer uso de vitaminas por tempo indefinido.
Como regra prescrevemos as vitaminas no pós-operatório de todas as técnicas e seu endocrinologista decidirá com o tempo e baseado nos seus exames se haverá mudança na dosagem e mesmo a interrupção do seu uso (os pacientes que são submetidos à técnica sleeve, normalmente não necessitarão de usar as vitaminas por muito tempo).
Com a desnutrição e a anemia que a cirurgia pode provocar no paciente, é muito comum que aconteça a de queda de cabelos, mas vitaminas e dietas específicas podem ser orientadas para minimizar este problema.
A gravidez só está indicada após 18 meses de pós-operatório, porque antes disso há riscos para o desenvolvimento do seu bebê. Alguns tipos de gastroplastia causam alterações na absorção de algumas substâncias e os anticoncepcionais que atualmente tem doses muito baixas de hormônios, realmente perdem a sua eficácia.
Por isso, habitualmente optamos pela colocação de DIU ao invés do uso de pílulas. Converse com o seu ginecologista. Mais detalhes nesse link.
A cirurgia plástica normalmente está indicada nos paciente que perdem muito peso, principalmente quando ficam com muito excesso de pele, mas é necessária apenas em uma pequena parte dos paciente. O ideal seria operar, quando for o caso, pelo menos depois de dois anos da gastroplastia.
Na nossa experiência geralmente o bypass dura por volta de uma hora e a gastroplastia vertical tem duração de trinta ou quarenta minutos, ambas realizadas por laparoscopia. O paciente geralmente fica internado dois dias e vai para casa com um dreno que retiramos depois de três dias no consultório.
Na maioria dos casos apenas 15 dias são suficientes. Se você está prestes a operar, não deixe de ler este link!
Algumas cirurgias podem ser desfeitas e outras não. Por exemplo a banda gástrica e o bypass sim, mas a gastroplastia vertical não. No caso de pacientes que não estão tendo o resultado que se esperava antes da cirurgia, a gastrectomia vertical pode ser transformada no bypass.
Não existe uma regra do quanto de peso tem que ser perdido em determinado tempo, pois cada paciente é diferente do outro e cada caso tem uma evolução própria. Perdas de peso muito acentuadas no início deixam o paciente muito satisfeito, mas não são o ideal, porque geralmente levam a maior desnutrição e maiores alterações metabólicas. O desejável é perder peso de forma lenta, mas contínua.
O chamado reganho de peso, que é quando o paciente emagrece, mas volta a ganhar peso depois de um tempo, realmente pode acontecer. Na maioria das vezes são poucos quilos e não passa de 10%. Quando o paciente ganha 50% do peso ou quando ganha 20% e as doenças que estavam controladas voltam a se manifestar, temos o que chamamos de recidiva da obesidade. Leia mais sobre isso clicando aqui. Infelizmente, o motivo disso é que alguns pacientes simplesmente deixam de fazer o acompanhamento nutricional e endocrinológico, de realizar exercícios e de tomar as vitaminas.
Não. O que de fato acontece é que a depressão e a compulsão alimentar, por exemplo, são duas vezes mais comuns em obesos do que na população em geral. Por isso é muito importante a avaliação e o acompanhamento psicológico no pré e pós-operatório. Como foi dito anteriormente, recentemente o CFM acrescentou a depressão no rol das comorbidades para a indicação da cirurgia bariátrica.
Geralmente indicamos exercícios físicos depois de dois meses para a maioria dos pacientes, mas logo nos primeiros dias estimulamos as caminhadas leves. É claro que os exercícios devem ser realizados sob orientação de um profissional de educação física ou de um fisioterapeuta e o tipo de exercício, assim como a sua intensidade, devem ser definidos individualmente. Os exercícios físicos estimulam o aumento do metabolismo, favorecem a queima de gorduras e a perda de peso e reduzem a perda de massa muscular.
A síndrome de dumping é uma condição que acontece em alguns pacientes que foram submetidos à gastrectomias, que são cirurgias com ressecções parciais ou completas do estômago. Por isso também acontece nas cirurgias bariátricas onde há algum tipo de ressecção gástrica e ocorre basicamente por causa do rápido esvaziamento do conteúdo gástrico.
Existe a síndrome de dumping precoce, que acontece após alguns minutos da refeição e é causada pela passagem rápida de alimentos com alta concentração de açúcares e gorduras para a parte proximal do intestino. O alimento que é hiperosmolar faz com que haja a transferência de líquidos dos vasos sanguíneos para o interior das alças intestinais, causando distensão e contrações do intestino. Os sintomas podem ser mal estar, náuseas, vômitos, rubor, sudorese e diarreia.
Já a síndrome de dumping tardia ocorre pelo menos uma ou duas horas após a refeição e acontece porque a presença do alimento hipercalórico no intestino provoca um aumento exagerado da secreção de insulina pelo pâncreas, o que por sua vez, provocaria a hipoglicemia. O paciente pode sentir dificuldade de concentração, sudorese e taquicardia, pode haver queda da pressão arterial e até mesmo desmaios.
Poucos pacientes apresentam a síndrome de dumping, mas ela afeta mais frequentemente os pacientes que foram submetidos à gastroplastia do tipo bypass.
Nos paciente submetidos à gastroplastia vertical (sleeve) e nos pacientes que colocaram a banda gástrica ajustável, como o piloro continua presente e funciona normalmente, o problema não acontece.
Piloro é um músculo que fica entre o estômago e o duodeno e regula a saída dos alimentos do estômago para atingir os intestinos.
O tratamento da síndrome de dumping é feito basicamente com orientação dietética e comportamental.
Não precisa se preocupar com isso, pois seu convênio paga tudo! Alguns pacientes podem preferir ter uma nutricionista particular ou uma psicóloga particular para fazer o seu acompanhamento no pós-operatório, por exemplo, mas isso fica a critério do paciente e não é uma exigência, de forma alguma.
Existem muitos tipos de contratos nos convênios e planos de saúde e você pode e deve contactá-los para tirar suas dúvidas antes da cirurgia, mas o que podemos afirmar é que isso não tem trazido problemas e aborrecimentos aos pacientes.